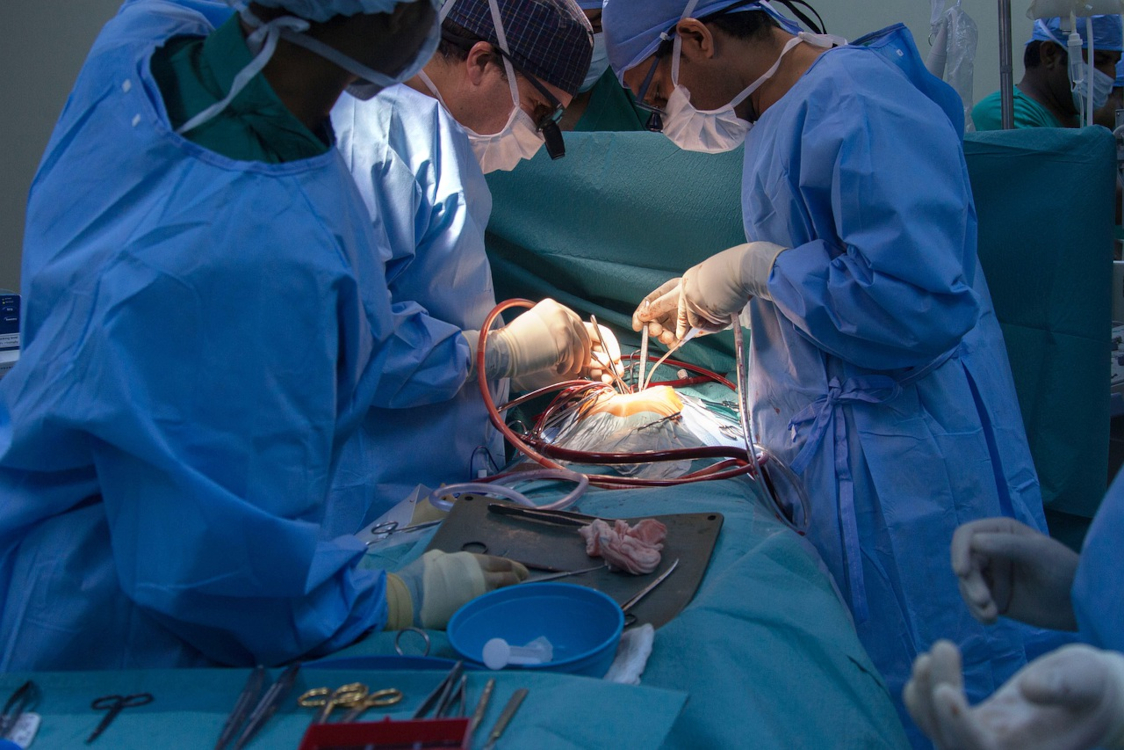
Las prótesis valvulares cardiacas han sido un invento que ha salvado muchas vidas. La cirugía de recambio valvular ha mejorado significativamente el pronóstico de los pacientes con lesiones de las válvulas cardiacas. Sin embargo, a pesar de las continuas mejoras en los diseños, todavía no existe la prótesis valvular perfecta. Todas pueden presentar complicaciones en algún momento de su evolución.
Las complicaciones que aparecen en el curso del postoperatorio inmediato están generalmente relacionadas con la técnica quirúrgica. Las que se producen después de esta fase están en relación con el tratamiento anticoagulante y la disfunción de la prótesis.
La disfunción tiene su origen en una alteración peri o intraprotésica que puede producirse por distintos mecanismos y que da lugar a estenosis, insuficiencia o ambas. Se acompaña de un cuadro clínico cuya severidad está en relación con la causa que la provoca y la sobrecarga hemodinámica que se produce.
Tipos de prótesis valvulares cardiacas
Las prótesis valvulares cardiacas se clasifican en dos grandes grupos: las biológicas y las mecánicas. Las prótesis biológicas están confeccionadas a partir de tejido vivo animal o humano. Existen varias modalidades de prótesis biológicas, siendo las más clásicas las válvulas obtenidas de animales y montadas sobre un anillo sintético. Otras son confeccionadas a partir de otros tejidos como duramadre, pericardio o fascia lata.
Un caso especial de prótesis biológicas lo constituyen los homoinjertos, que son válvulas cardiacas humanas obtenidas de donantes. La ventaja de las prótesis biológicas es que no requieren anticoagulación oral crónica, por lo que están indicadas cuando existe riesgo de hemorragia. Es lo que ocurre en los pacientes ancianos o con trastornos de la hemostasia. También en las mujeres en edad fértil ya que, en caso de embarazo, los anticoagulantes orales son teratógenos y aumentan la incidencia de aborto y parto prematuro.
Las prótesis mecánicas están constituidas por material metálico o relacionado, variable de unos casos a otros. Las formas de las prótesis mecánicas han cambiado con el tiempo, pasando desde las antiguas de bola hasta las actuales de disco pivotante o de doble hojuela.

La desventaja de las prótesis mecánicas es que tienen mayor tendencia trombogénica que las biológicas, por lo que requieren anticoagulación oral crónica. De aquí, que la incidencia de fenómenos embólicos y hemorrágicos sea mayor con las prótesis mecánicas. La gran ventaja de estas prótesis, sin embargo, es su durabilidad ya que, en teoría, pueden persistir útiles durante toda la vida del paciente y no requerir recambio.
Complicaciones de las prótesis valvulares cardiacas
Los problemas derivados de la presencia de una prótesis valvular cardiaca pueden aparecer desde el mismo momento de la implantación de la misma. La mortalidad quirúrgica de la cirugía valvular es de un 5% de media aproximadamente. El riesgo es menor en pacientes jóvenes sin deterioro hemodinámico. Sin embargo, puede ser muy alto en pacientes de edad avanzada y cuando existe disfunción ventricular severa.
En los días inmediatamente posteriores a la cirugía, se pueden presentar complicaciones importantes. Aunque las complicaciones son menos frecuentes tras el alta hospitalaria, continúa existiendo un cierto riesgo el resto de la vida del paciente. Las complicaciones relacionadas con la presencia de la prótesis son: los fenómenos embólicos, las hemorragias secundarias a la anticoagulación, la endocarditis y la disfunción protésica.
Estas complicaciones limitan la supervivencia a largo plazo de los pacientes portadores de prótesis valvular cardiaca. La supervivencia a los 5 años de la implantación es superior al 80% para ambos tipos de prótesis. Sin embargo, a partir de entonces, la supervivencia es mayor para los portadores de prótesis mecánicas, ya que está limitada por la disfunción de la bioprótesis a largo plazo.
Una técnica especial de colocación de una prótesis es la implantación transcatéter de una válvula protésica aórtica, que consiste en la introducción de la válvula con un catéter a través de la arteria femoral, subiendo por la aorta hasta llegar a colocarla sobre la válvula aórtica nativa.
Riesgo de embolia
Las embolias periféricas en el curso evolutivo es una de las principales causas de morbilidad y mortalidad en los pacientes portadores de prótesis valvulares. La aparición de embolismos se relaciona, fundamentalmente, con la anticoagulación y las alteraciones cardiacas concomitantes.
Así la existencia de dilatación de la aurícula izquierda, depresión de la función sistólica del ventrículo izquierdo y la presencia de fibrilación auricular predisponen a los embolismos cardiogénicos, lo que obliga a indicar la anticoagulación incluso en los pacientes con prótesis biológicas.
La mayoría de los pacientes con bioprótesis no reciben anticoagulantes sino antiagregantes, mientras que prácticamente todos los portadores de prótesis mecánicas son tratados con anticoagulantes orales, con lo que la incidencia de embolismos periféricos es similar con ambos tipos de prótesis, oscilando entre 1 y 3 por 100 pacientes-año. Esta incidencia es ligeramente superior con las prótesis en posición mitral con respecto a las aórticas.
Otras complicaciones
Otro de los riesgos importantes en los pacientes portadores de prótesis son las hemorragias relacionadas con la anticoagulación. Las hemorragias más frecuentes son las digestivas y las cerebrales. La incidencia de hemorragia por anticoagulantes orales es de 1 a 3 por 100 pacientes-año.
El riesgo de endocarditis es algo superior en los pacientes portadores de prótesis que sobre válvula nativa. No parece haber diferencia en la incidencia de endocarditis entre las prótesis biológicas y las mecánicas, siendo aproximadamente de 1 por 100 pacientes-año.
La disfunción protésica puede ser debida a fuga perivalvular, fallo estructural, trombosis, obstrucción extrínseca o desproporción de la prótesis. La fuga perivalvular es causada por una separación entre el anillo de la prótesis y el anillo nativo, secundaria a una sutura quirúrgica deficiente o a fragilidad por degeneración del tejido donde se aplica la sutura.
Generalmente, se observa desde los primeros días o semanas tras la intervención; cuando aparece tardíamente suele ser secundaria a endocarditis. La dehiscencia perivalvular da lugar a una regurgitación que puede ir desde ligera a severa, siendo la causa más frecuente de disfunción protésica en los primeros 12 meses tras la intervención.
El fallo estructural es causado por el desgaste y rotura del material en las prótesis mecánicas y por la degeneración y calcificación de los velos en las prótesis biológicas. La trombosis es una complicación que afecta casi exclusivamente a las prótesis mecánicas y la causa desencadenante primordial es el tratamiento anticoagulante insuficiente.
Los pequeños trombos pueden producir estenosis ligera de la prótesis, pero la estenosis puede ir progresando lentamente con los depósitos trombóticos sucesivos. Los trombos grandes suelen producir estenosis e insuficiencia severas, que dan lugar a un cuadro agudo y grave.
La obstrucción extrínseca se produce por los tejidos que circundan la prótesis, como restos de músculos papilares y cuerdas tendinosas; otras veces se trata de pannus, que es consecuencia del crecimiento excesivo del tejido fibroso cicatricial que rodea al anillo protésico. La desproporción de la prótesis ocurre cuando se coloca una prótesis excesivamente grande o pequeña.
Síntomas del paciente
Los pacientes portadores de prótesis valvulares cardiacas, una vez recuperados de la intervención quirúrgica, pueden quedar prácticamente asintomáticos. Algunos, sin embargo, continúan presentando manifestaciones derivadas de la cardiopatía subyacente, aunque la mayoría experimentan algún grado de mejoría.
Tras el alta hospitalaria, se deberán hacer revisiones periódicas, inicialmente más frecuentes y, si la situación clínica del paciente lo permite, se irán espaciando con el tiempo hasta llegar a realizarlas cada 6-12 meses, según se requiera. En estas evaluaciones periódicas se intentará detectar la presencia de alguna de las complicaciones relacionadas con la prótesis. Para ello, se deberá prestar atención a la posible aparición de manifestaciones clínicas y a los resultados de las exploraciones complementarias.
Las manifestaciones clínicas derivadas de la disfunción de la prótesis van a depender, fundamentalmente, de la sobrecarga hemodinámica que se produzca. Si la disfunción es ligera, el paciente puede permanecer asintomático y sólo la aparición de un soplo, los cambios en los ruidos de la prótesis o los signos analíticos de hemólisis hacen sospechar la disfunción.
Por el contrario, cuando la sobrecarga hemodinámica es importante, se producirá un cambio, generalmente progresivo, del estado clínico del paciente. El síntoma más frecuente es la disnea, pero también puede aparecer insuficiencia cardiaca franca, ángor o síncope.
En algunos casos la disfunción protésica es aguda y severa, y se manifiesta por un cuadro de insuficiencia cardiaca izquierda que lleva rápidamente a edema agudo de pulmón y shock cardiogénico, produciendo la muerte del paciente si no se diagnostica e interviene con rapidez. La causa más frecuente de esto es la trombosis protésica, pero también puede ocasionarlo un fallo estructural.
Controles médicos
En los pacientes con prótesis valvulares cardiacas se recomienda la realización periódica de analítica, ECG y Rx tórax. Las prótesis mecánicas, y en menor grado las biológicas, pueden producir hemólisis, debido a las turbulencias del flujo sanguíneo al atravesarlas, pero también por disfunción protésica.
Las alteraciones análiticas que suelen aparecer en estos casos son la elevación de la LDH y la disminución de la haptoglobina sérica, produciéndose anemia en los casos más severos. La causa más frecuente de anemia hemolítica por prótesis es la fuga perivalvular, pero también se observa en casos de fallo estructural, trombosis y en prótesis proporcionalmente pequeñas.
En caso de sospecha de disfunción prótesica, la fluoroscopia puede ser importante para el diagnóstico. Dependiendo de la situación concreta del paciente, se deberá realizar un ecocardiograma cada 1-2 años, o más frecuentemente si la situación clínica lo requiere.
La ecocardiografía es una técnica muy útil y la más ampliamente utilizada en la valoración de las prótesis valvulares. Por último, en los pacientes con mayor grado de descompensación, o en aquellos que se está planteando una reintervención, puede ser necesaria la realización de un cateterismo cardiaco.
Tratamientos
La única medida terapéutica obligatoria en los pacientes con prótesis valvular cardiaca es el tratamiento antitrombótico, que suele ser con antiagregantes en las prótesis biológicas y anticoagulantes en las mecánicas. Los pacientes con arritmias o síntomas congestivos residuales, pueden requerir tratamiento con otros fármacos.
Con frecuencia, sobre todo tras la implantación de una prótesis mitral, el paciente se mantiene en fibrilación auricular y refiere disnea, por lo que es habitual que reciban digoxina, betabloqueante y/o un diurético. Si existe disfunción sistólica del ventrículo izquierdo, se recomienda el tratamiento con un IECA o ARAII.
Los pacientes que presenten signos de disfunción protésica, principalmente si es severa, requerirán un tratamiento específico, que en muchos casos es quirúrgico. Por último, todos los pacientes portadores de prótesis valvular deben recibir una correcta profilaxis de endocarditis bacteriana en los casos en los que esté indicado.