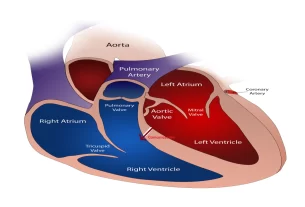
El ductus arterioso es un corto segmento arterial del feto que conecta el origen de la arteria pulmonar principal con la aorta por debajo de la arteria subclavia izquierda. Habitualmente, el ductus se cierra en las primeras horas de vida. En los casos en los que persiste, su pared suele mostrar alteraciones que hacen pensar que se trata de una anomalía primaria que lleva a que no siga su evolución natural hacia el cierre.
El ductus arterioso persistente tiene una incidencia inferior a 1 por cada 1000 recién nacidos vivos, pero es mayor en los niños prematuros. En la mayoría de los casos, es una anomalía aislada, pero puede acompañar a otras malformaciones congénitas, principalmente a coartación aórtica, comunicación interventricular, estenosis pulmonar y estenosis aórtica.
¿Cuáles son las consecuencias del ductus arterioso persistente?
En el feto, al tener los pulmones colapsados, pues no respira, la mayor parte del flujo sanguíneo pasa de la arteria pulmonar a la aorta a través del ductus. Cuando el niño comienza a respirar al nacimiento, las arterias pulmonares se dilatan bruscamente y el flujo a través del ductus se invierte. Entonces, la sangre pasa desde la aorta hacia la arteria pulmonar. Las consecuencias que esto puede tener, dependen del diámetro del ductus y la diferencia de presión entre la aorta y la pulmonar.
Cuando el flujo a través del ductus es escaso, no se produce sobrecarga hemodinámica y el niño puede evolucionar como un niño normal. Cuando es amplio, sin embargo, el flujo a su través puede ser importante y producir hiperaflujo pulmonar, hipertensión pulmonar y congestión pulmonar.
El hiperaflujo pulmonar da lugar a sobrecarga de volumen de la aurícula izquierda, ventrículo izquierdo y aorta ascendente, las cuales se dilatan. El aumento de volumen y presión en la aurícula izquierda puede hacer que el foramen oval (pequeño orificio natural en el tabique interauricular) se haga incompetente, produciéndose paso de flujo izquierda-derecha a nivel auricular. La sobrecarga de volumen crónica sobre el lecho vascular pulmonar puede llevar al desarrollo de resistencias fijas y, a la larga, puede disminuir el flujo a través del ductus e, incluso, invertirse si la presión en la arteria pulmonar supera a la de la aorta.
¿Qué síntomas produce el ductus arterioso persistente?
- En la mayoría de los casos, el ductus no es muy grande y no produce síntomas. Entonces, suele diagnosticarse al auscultar el soplo característico. En los ductus con flujo importante, puede producirse insuficiencia cardiaca en la infancia, a veces incluso en el recién nacido. En estos casos puede encontrarse a un niño con retraso en el desarrollo, que muestra taquipnea (respiración rápida), retracción intercostal o subcostal y hepatomegalia (hígado agrandado).
- Si el ductus no produce insuficiencia cardiaca en los 6 primeros meses de vida, es muy raro que lo haga posteriormente. Cuando se descubre en un niño mayor o en un adulto, suele ser un hallazgo casual en un paciente asintomático.
- El niño con ductus de flujo importante, muestra un soplo cardiaco característico y un pulso arterial prominente. En los casos evolucionados, el aumento de las resistencias vasculares pulmonares puede invertir el flujo, apareciendo entonces cianosis (color azulado o morado de la piel) y acropaquias (dedos en palillo de tambor).
- Los ductus grandes, que provocan insuficiencia cardiaca importante en el recién nacido o lactante, pueden producir la muerte a estas edades. La causa de la muerte en los niños mayores y adultos puede ser la insuficiencia cardiaca o endocarditis (infección del ductus). En los adultos, además, el ductus puede dilatarse y calcificarse, llegando a romperse en algunas ocasiones.
¿Cómo se hace el diagnóstico?
- El electrocardiograma es normal cuando el ductus es pequeño. Cuando es grande, suele ser normal al nacimiento y, posteriormente, van apareciendo signos de crecimiento de la aurícula izquierda y ventrículo izquierdo. En algunos casos se produce bloqueo de rama izquierda. El crecimiento de ventrículo derecho se observa al evolucionar el proceso, cuando ya se ha desarrollado hipertensión pulmonar, encontrándose entonces signos de crecimiento biventricular. En las fases avanzadas también se produce crecimiento de aurícula derecha. Algunos pacientes presentan taquiarritmias supraventriculares, sobre todo fibrilación auricular.
- La radiografía de tórax muestra la dilatación de las cavidades izquierdas y de la aorta. Según la severidad del cortocircuito izquierda-derecha, los signos de hiperaflujo pulmonar variarán de unos casos a otros. Algunos pacientes desarrollan edema pulmonar. En los casos evolucionados, pueden encontrarse signos de hipertensión pulmonar arterial.
- El ecocardiograma es la técnica más útil para el diagnóstico del ductus. Habitualmente es posible visualizarlo y conocer su tamaño. Suele verse como un pequeño conducto que conecta la aorta por debajo de la subclavia izquierda a la porción distal del tronco pulmonar, inmediatamente por encima de la rama pulmonar izquierda.
- Los ductus muy estrechos pueden no apreciarse, pero en estos casos suele detectarse un flujo turbulento típico con el Doppler. El Doppler color permite observar un flujo turbulento en la arteria pulmonar, que con el Doppler continuo se suele mostrar como una curva de alta velocidad, que habitualmente es continua y con su pico máximo en la sístole.
- Otras técnicas de imagen, como la tomografía computarizada, resonancia magnética nuclear y los estudios isotópicos, también son útiles para el diagnóstico del ductus, sus consecuencias y las cardiopatías asociadas. Con las actuales técnicas de cine con tomografía computarizada y resonancia magnética nuclear pueden también obtenerse los datos hemodinámicos.
- El cateterismo cardiaco rara vez se realiza en el ductus, ya que suele bastar con la información del ecocardiograma. Solo está indicado cuando existen dudas diagnósticas o si hay otros defectos que lo requieren.
¿Cuál es el tratamiento del ductus arterioso persistente?
El tratamiento inicial de un niño con ductus e insuficiencia cardiaca se hace con medicación. Debe realizarse la prevención de la endocarditis infecciosa con antibióticos en todos los casos que esté indicada.
El tratamiento clásico de elección es el cierre quirúrgico del ductus, que puede hacerse a cualquier edad, incluso en el recién nacido, ya que la técnica tiene una baja incidencia de complicaciones y muerte. Sin embargo, no se suele indicar en los ductus con cortocircuito insignificante. También es posible el cierre mediante cateterismo, utilizando membranas o paraguas que lo ocluyen. Sin embargo, esta técnica también tiene sus riesgos, como el embolismo del aparato y los problemas derivados del cateterismo. Asimismo, el cierre puede realizarse mediante toracoscopia, lo cual se consigue introduciendo unos tubos sin tener que abrir el tórax. Cualquiera de estas técnicas puede ser efectiva, consiguiéndose eliminar el flujo en la mayoría de los casos. En algunos pacientes queda un cortocircuito residual, que suele ser ligero.
Si se produce infección del ductus, el tratamiento es base de antibióticos. En estos casos, debe retrasarse el cierre del ductus varios meses después de la curación de la infección, ya que el ductus puede permanecer edematoso y friable durante algún tiempo.